紅斑とは?症状・原因・治療法・よくある質問【医師監修】
紅斑とは?症状・原因・治療法・よくある質問【医師監修】
公開日:2025年09月29日

この記事3行まとめ
✓気になる肌の赤み「紅斑」。原因は一つではありません。
✓50代からはホルモンバランスの変化や、隠れた病気のサインのことも。
✓自己判断は禁物。信頼できる医師に相談し、適切なケアを始めましょう。
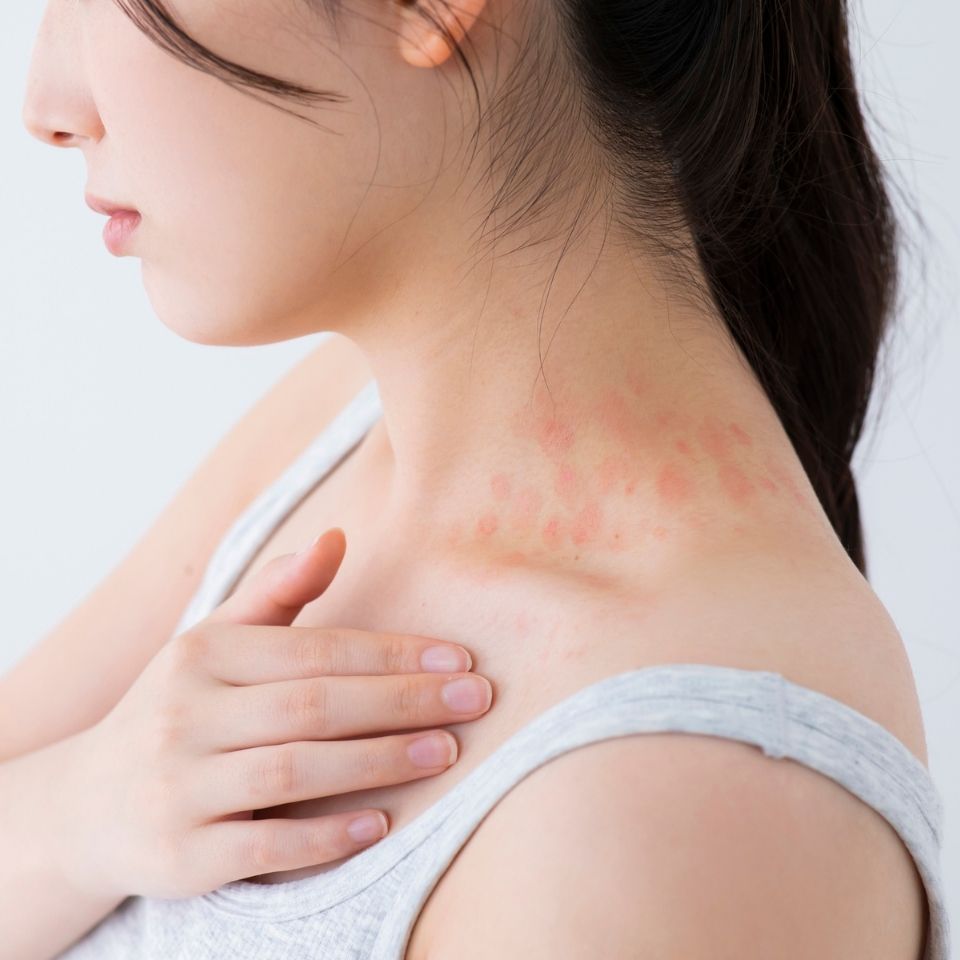
紅斑とは?

「紅斑(こうはん)」とは、皮膚が赤みを帯びる状態を指す、医学的な言葉です。これは特定の病気の名前ではなく、さまざまな原因によって皮膚の下にある毛細血管が広がり、そこを流れる血液の量が増えることで、肌が赤く見える「症状」のことを指します。
ガラスや透明な定規などで赤くなっている部分をそっと圧迫すると、一時的に色がすっと消えるのが特徴です。多くの皮膚トラブルの初期症状として現れるため、「ただの肌荒れかな?」と見過ごされがちです。
しかし、私たち50代・60代の女性にとって、この紅斑は特に注意したいサイン。なぜなら、長年の紫外線ダメージの蓄積や、更年期に伴うホルモンバランスの大きな変化によって、肌がとてもデリケートになっている時期だからです。これまでと同じケアでは追いつかなくなったり、思わぬ病気が隠れていたりすることもあるため、紅斑というサインを正しく理解することが、健やかな肌と体を守る第一歩になります。
よく見られる身体的症状
紅斑は、まるで人の個性のように、実にさまざまな表情で現れます。
- 形や大きさ: ポツポツとした点状のものから、じんわりと地図のように広がるもの、くっきりとした円形を描くものまで、多岐にわたります。
- 色調: 鮮やかな赤色だけでなく、少しピンクがかったり、紫に近い赤色だったりすることもあります。
- 盛り上がり: 皮膚の表面は平坦なまま赤くなる「斑(はん)」の状態が基本ですが、少し盛り上がりを伴う「丘疹(きゅうしん)」、触れるとしこりのように硬い「結節(けっせつ)」など、立体的な変化が見られることもあります。
- 伴う症状: 赤みだけでなく、以下のような症状を伴うかどうかも診断の重要な手がかりになります。
- かゆみ: 湿疹やじんましんなど、アレルギー性の反応でよく見られます。むずむずする程度から、我慢できないほどの強いかゆみまで様々です。
- 痛み: 結節性紅斑のように、押すと痛む(圧痛)場合や、何もしなくてもジンジンと痛むことがあります。
- 水ぶくれ(水疱): やけどのように、ぷっくりと水を含んだ状態になることも。多形滲出性紅斑などで見られます。
- 皮むけ(鱗屑): 表面がカサカサと乾燥し、フケのように皮膚が細かく剥がれ落ちることがあります。
心理的な変化
特に顔や首、手といった人目に触れやすい場所に紅斑ができると、その見た目が気になってしまい、気持ちまで沈みがちになります。「人の視線が気になる……」と外出をためらったり、親しい友人と会うことさえ億劫に感じられたり。
心と体は密接につながっています。特に50代・60代は、ライフステージの変化も大きく、ただでさえ心が揺らぎやすい時期。肌の不調が、自信の喪失や社会的な孤立感、気分の落ち込みといった、さらなるストレスの原因になってしまうことも少なくありません。
紅斑が特徴的な症状として現れる病気
紅斑という症状そのものに対する大規模な統計はありませんが、紅斑が特徴的な症状として現れる病気のデータは、私たちの年代との関わりを示唆しています。
- 伝染性紅斑(リンゴ病): 一般的には子どもの病気というイメージが強いですが、免疫がない大人がかかると、頬の赤みは目立たず、手足のレース状の紅斑や、つらい関節痛に悩まされることがあります。4〜6年周期で流行が見られます。
- 全身性エリテマトーデス(SLE): 顔に現れる蝶のような形の紅斑(蝶形紅斑)が有名な自己免疫疾患です。患者の多くが女性で、特に20〜40代での発症が多いですが、50代以降で発症・診断されるケースも少なくありません。2022年時点で、この病気で難病の申請をしている方は約6万5000人いますが、実際の患者数はさらに多いと推定されています。
- 日本紅斑熱: マダニに刺されることで感染し、高熱とともに全身に紅斑が広がります。かつては特定の地域の病気でしたが、近年、患者数は増加・広域化しており、野山に入る機会のある方は注意が必要です。
紅斑の多彩な原因とメカニズム

主な原因
なぜ、私たちの肌に紅斑は現れるのでしょうか。その原因は一つではなく、実にさまざまです。
1. 生理学的要因(体の中からの原因)
- 感染症: ウイルス(伝染性紅斑を引き起こすパルボウイルス、口唇ヘルペスなど)や細菌(溶連菌など)が体内に侵入し、それに対する体の防御反応として皮膚に紅斑が現れることがあります。
- アレルギー: 特定の薬剤、食べ物、植物、虫刺されなどに対して、体が「異物だ!」と過剰に反応し、皮膚に炎症を起こします。これが薬疹やじんましんとして現れます。
- 自己免疫疾患(膠原病): 本来は体を守るはずの免疫システムが、何らかの理由で自分自身の体を攻撃してしまう病気です。全身性エリテマトーデス(SLE)や皮膚筋炎、シェーグレン症候群などが代表的で、皮膚の症状は診断の重要な手がかりとなります。
- 物理的刺激: 日光(紫外線)、衣類のこすれ(摩擦)、急激な温度変化(温熱、寒冷)なども、皮膚にとっては大きな刺激となり、赤みを引き起こします。
2. 環境的要因(体の外からの原因)
- 紫外線: 長年の間に浴び続けた紫外線は、肌の老化を促進するだけでなく、皮膚の免疫力を低下させ、紅斑を含むさまざまな肌トラブルの原因となります。
- 化学物質: 「今まで大丈夫だったのに……」と感じることもあるかもしれません。年齢とともに肌のバリア機能が変化し、これまで使っていた化粧品、洗剤、アクセサリーの金属などが突然合わなくなり、接触皮膚炎(かぶれ)として紅斑が生じることがあります。
- 季節の変化: 空気が乾燥し、肌の水分が奪われやすい冬。汗や皮脂で肌が蒸れやすくなる夏。どちらの季節も、肌のバリア機能が乱れ、外部からの刺激に敏感になりがちです。
3. 心理社会的要因(心と生活からの原因)
50代・60代の女性の多くが経験する「更年期」。女性ホルモン(エストロゲン)の急激な減少は、肌の潤いやハリを保つコラーゲンを減らし、皮膚を薄く、乾燥させ、非常にデリケートな状態にします。このホルモンバランスの大きな波が、紅斑の引き金になることも少なくありません。 また、子どもの独立による寂しさ、親の介護の負担、仕事上の責任など、この年代特有の生活環境の変化は、知らず知らずのうちに大きなストレスとなります。ストレスは自律神経のバランスを乱し、皮膚の血管の調節機能を狂わせ、紅斑を悪化させる一因となるのです。
発症メカニズム
さまざまな原因が引き金となり、皮膚の内部でヒスタミンやプロスタグランジンといった「炎症を引き起こす化学伝達物質」が放出されます。これらの物質が、道路の交通整理をする信号のように、皮膚の毛細血管に対して「道を開けなさい!」と指令を出します。その結果、血管がぐっと広がり(血管拡張)、そこを流れる血液の量が急増します。この増えた血液の色が、皮膚を通して透けて見えるため、私たちの目には「赤い斑点=紅斑」として認識されるのです。
リスク要因
以下のような方は、紅斑が出やすい傾向にあるかもしれません。
- もともとアレルギー体質(アトピー性皮膚炎、花粉症、食物アレルギーなど)の方。
- 疲れがたまっている、強いストレスを感じている、睡眠不足が続いているなど、免疫力が低下している状態。
- 新しく薬を飲み始めた、または常用している薬がある。
- ご自身やご家族に、膠原病などの自己免疫疾患にかかっている方がいる。
- 色白で、日光に当たると肌が赤くなりやすい。
診断方法と受診のポイント

いつ受診すべきか
「このくらいの赤みで病院に行くのは大げさかしら」と、ためらってしまうかもしれません。でも、以下のようなサインが見られたら、それは体からの「専門家に相談して」というメッセージです。迷わず受診を検討しましょう。
- 数日様子を見ても赤みが引かない、むしろ広がっているように感じる。
- かゆみや痛みが強く、日常生活に支障が出ている。
- 赤みだけでなく、水ぶくれ、じゅくじゅくした滲出液、出血などを伴う。
- 発熱、体のだるさ(倦怠感)、関節の痛みなど、皮膚以外の症状も一緒に出てきた。
- 新しい薬を飲み始めてから、あるいはいつもと違う化粧品を使い始めてから紅斑が出た。
- 顔だけでなく、唇や口の中、目の粘膜まで赤くなったり、ただれたりしてきた。
診断の流れ
多くの場合、医師は患者さんとの対話と、肌を直接見ることから診断のヒントを得ます。
1. 問診で確認すること
医師は、まるで探偵のように、あなたの言葉から原因を探るための手がかりを集めます。できるだけ具体的に伝えられると、診断がスムーズになります。
- 「いつから」症状に気付きましたか?(例:「3日前の朝、顔を洗っているときに」)
- 「どこに」最初に現れましたか? その後、広がりましたか?
- 「どんな」症状がありますか?(かゆみ、痛み、ヒリヒリ感など)
- 最近、新しい薬を飲み始めたり、いつもと違う化粧品やサプリメントを試したりしませんでしたか?
- 発熱や体の節々の痛み、だるさなど、肌以外の不調はありませんか?
- これまでにアレルギーや持病と診断されたことはありますか?
問診で得られた貴重な情報をもとに、医師は次のステップである身体検査に進みます。
2. 身体検査
次に、医師が紅斑そのものを詳しく観察します(視診・触診)。紅斑の形、色の濃淡、分布の仕方(左右対称か、日光に当たる部分かなど)、盛り上がりの有無、触ったときの硬さなどを丁寧に確認し、診断の手がかりとします。診察の際は、プライバシーに十分に配慮し、必要に応じて看護師が付き添いますので、どうぞご安心ください。
身体検査の結果、さらに詳しい情報が必要だと判断された場合は、次のステップに進みます。
3. 代表的な検査例
診断を確定したり、隠れた病気がないかを調べたりするために、以下のような検査が行われることがあります。
- 血液検査: 体の中の炎症の程度(CRPなど)、アレルギー反応の有無(IgEなど)、膠原病に関連する自己抗体の有無などを調べることができます。
- 皮膚生検: 最も確実な診断方法の一つです。局所麻酔をした上で、ごく小さな(数ミリ程度)皮膚の一部を採取し、それを顕微鏡で詳しく観察します。病気の確定診断に不可欠な場合があります。
- パッチテスト: かぶれ(接触皮膚炎)が疑われる場合に、原因と思われる物質を背中などに貼り付け、48時間後、72時間後の反応を見てアレルギーの有無を判定します。
受診時の準備
「病院でうまく説明できるかしら」という不安を解消するために、少し準備をしておくと安心です。
- 症状の経過メモ: いつから、どこに、どんな症状が出たか、そしてどのように変化したかを時系列で簡単にメモしておくと、伝え忘れがありません。「良くなったり悪くなったりを繰り返す」など、波がある場合はその様子も記録しておきましょう。
- スマホで撮影: 症状が最もひどかった時の状態をスマートフォンなどで撮影しておくと、診察時に症状が落ち着いていても、医師に正確な状態を伝えることができます。
- お薬手帳・サプリメント情報: 現在服用中のすべての薬(他の科で処方されたものも含む)、市販薬、サプリメントがわかるものを持参してください。思わぬものが原因のこともあります。
- 原因かも?と思うもの: もし「この化粧品を使い始めてから」など、思い当たる製品があれば、その製品自体か、成分がわかるパッケージを持参すると診断の助けになります。
受診すべき診療科
基本的には、まず皮膚科を受診するのが最も的確です。皮膚科専門医は、紅斑を伴うさまざまな病気について幅広い知識と経験を持っています。
ただし、関節の痛みがひどい、高熱が続くなど、全身の症状が強い場合は、内科や膠原病内科(リウマチ科)の受診をすすめられることもあります。
どこに相談すればよいか迷う場合は、まずはお近くの皮膚科クリニックや、日頃からお世話になっているかかりつけ医に相談してみるのが良いでしょう。
紅斑の治療法:選択肢と注意点

治療方針の決定
治療法は、紅斑を引き起こしている根本的な原因によって全く異なります。医師は、診察や検査の結果から正確な診断を下し、あなたに合った治療の選択肢を提案します。
「この治療で何を目指すのか」「どのくらいの期間がかかるのか」「考えられる副作用は何か」など、十分に説明を受け、不安や疑問を解消した上で、二人三脚で治療を始めることが何よりも大切です。
薬物療法
外用薬(塗り薬):
- ステロイド外用薬: 炎症を抑える効果が高く、最も一般的に使われる薬です。症状の強さや、顔・体・手足といった塗る部位の皮膚の厚さに応じて、適切な強さ(ランク)のものが処方されます。医師の指示通りに使えば、非常に有効な治療法です。
- 免疫抑制外用薬: アトピー性皮膚炎などで、顔などステロイドの長期使用を避けたい部位に使われることがあります。
内服薬(飲み薬):
- 抗ヒスタミン薬・抗アレルギー薬: じんましんや湿疹など、かゆみが強い場合に、その原因物質であるヒスタミンの働きをブロックして症状を和らげます。
- ステロイド内服薬: 症状が非常に強い場合や、塗り薬だけではコントロールできない場合、膠原病など全身性の病気が原因の場合に、体の中から強力に炎症を抑えるために使用します。効果が高い分、副作用にも注意が必要なため、医師による慎重な管理のもとで服用します。
- 免疫抑制薬: 膠原病などが原因で、免疫システムが暴走している場合に、その過剰な働きを穏やかにするために使われます。
【大切な注意】: 処方された薬は、ご自身の判断で量を増やしたり、症状が少し良くなったからといって急にやめたりしないでください。特にステロイド内服薬の急な中断は、病気の再燃や離脱症状を招く危険があります。必ず医師の指示に従いましょう。
非薬物療法
- 光線療法(紫外線療法): 乾癬(かんせん)や一部の湿疹など、特定の病気に対して、治療効果のある特殊な波長の紫外線を照射することで、皮膚の過剰な免疫反応を鎮める治療法です。
- 原因物質の回避(アレルゲン除去): 薬疹や接触皮膚炎(かぶれ)など、原因がはっきりしている場合は、その原因となる薬剤、食物、金属、化粧品などを徹底して避けることが、最もシンプルで効果的な治療となります。
【大切な注意】: これらの治療法も、必ず専門医の正確な診断と指導のもとで行う必要があります。
生活習慣による管理
薬による治療と並行して、日々の生活を見直すことも、症状の改善と再発予防に非常に重要です。
- 優しいスキンケア: 皮膚のバリア機能を守り、回復を助けるため、保湿ケアは欠かせません。洗浄力の強すぎるボディソープや洗顔料は避け、よく泡立てて、肌をこすらず優しく洗いましょう。お風呂上がりは、肌が乾ききる前に、すぐに保湿剤を塗る習慣をつけましょう。
- 徹底した紫外線対策: 日光によって症状が悪化するタイプの紅斑は少なくありません。季節や天候に関わらず、日傘、つばの広い帽子、サングラス、日焼け止めなどで、肌を紫外線から守りましょう。
- 心と体をいたわる食事: 肌は食べたもので作られます。特定の食品を過剰に摂ったり避けたりするのではなく、皮膚の再生を助けるタンパク質、ビタミン、ミネラルをバランス良く摂ることが基本です。腸内環境を整える発酵食品や食物繊維も積極的に取り入れましょう。
- 質の良い睡眠とストレス管理: 睡眠不足やストレスは、免疫のバランスを崩し、皮膚の炎症を悪化させます。忙しい毎日の中でも、自分が心地よいと感じるリラックスタイム(好きな音楽を聴く、ゆっくりお茶を飲むなど)を意識的に作り、十分な睡眠時間を確保するよう心がけましょう。
治療期間と予後
治療にかかる期間は、原因となる病気によって大きく異なります。数日で跡形もなく消えるものから、良くなったり悪くなったりを繰り返しながら、数か月、あるいは年単位で気長に付き合っていく必要があるものまでさまざまです。
多くの紅斑は、適切な治療によって症状をコントロールできますが、特に膠原病などが背景にある場合は、病気と上手に付き合い、生活の質を維持していくという視点が大切になります。
予防と日常生活でできること

一次予防(発症させないために)
- 原因の徹底回避: もしアレルギー検査などで原因物質が特定できているなら、それを生活から遠ざけることが最大の予防になります。
- 健やかな生活リズム: バランスの取れた食事、適度な運動、質の良い睡眠。この3つは、免疫力を正常に保ち、肌を健やかに保つための土台です。
- 毎日の保湿習慣: スキンケアは治療のためだけでなく、予防のためにも重要です。日頃から保湿を心がけ、肌のバリア機能を高く維持しておくことで、外部からの刺激に負けない肌を作ります。
- 賢い紫外線対策: 紫外線は「百害あって一利なし」と考え、外出時はもちろん、室内でも窓際の席では注意するなど、日々の対策を習慣にしましょう。
二次予防(悪化させない、繰り返さないために)
肌との対話(セルフチェック): 毎日お風呂上がりなどに、自分の肌を鏡で見る習慣をつけましょう。「いつもと違う赤みはないか」「新しい発疹はできていないか」など、肌の変化にいち早く気付くことが早期発見につながります。
「これくらい」と放置しない: 気になる症状があれば、「そのうち治るだろう」と放置せず、早めに皮膚科を受診しましょう。どんな病気も、早期発見・早期治療が、重症化を防ぎ、治療期間を短くする鍵となります。
日常生活の工夫
- 衣類の選び方: 肌に直接触れる下着や衣類は、肌触りの良い綿やシルクなどの天然素材を選びましょう。化学繊維は、人によっては刺激になることがあります。また、締め付けの強いデザインも避け、ゆったりとしたものを選ぶと良いでしょう。
- 上手な入浴法: 熱すぎるお湯は、肌の保湿成分を奪い、かゆみを増強させることがあります。38〜40℃程度のぬるめのお湯で、長湯は避けましょう。体を洗う際は、ナイロンタオルでゴシゴシこするのは厳禁。たっぷりの泡で、手のひらで優しくなでるように洗いましょう。
- 食事のヒント: 暴飲暴食や偏った食事は避け、栄養バランスの良い食事を心がけましょう。特に、唐辛子などの香辛料が効いた料理やアルコールは、血管を拡張させて赤みを悪化させることがあるため、症状が出ているときは控えめにするのが賢明です。
家族・周囲のサポート
紅斑の症状は、外から見えるため、ご本人の心労は計り知れないものがあります。家族や親しい友人は、まず病気について正しく理解し、「気の持ちようだよ」などと安易に励ますのではなく、そのつらさに共感することが大切です。
見た目の変化について不用意に触れることは避け、「何か手伝えることはある?」「話ならいつでも聞くよ」と、ただ寄り添う姿勢を見せることが、ご本人の大きな安心感と支えになります。
よくある質問(FAQ)

Q1: 紅斑は他の人にうつりますか?
A: 紅斑そのものがうつることはありません。しかし、紅斑の原因が伝染性紅斑(リンゴ病)や溶連菌感染症などの感染症である場合は、その原因となっているウイルスや細菌が他の人にうつる可能性はあります。気になる場合は、医師に確認しましょう。
Q2: 年齢とともに紅斑が出やすくなるのはなぜですか?
A: 50代・60代になると、加齢や更年期の影響で皮膚のバリア機能が低下し、乾燥しやすくなります。また、長年の紫外線の影響が蓄積したり、免疫力が変化したりすることも一因です。さらに、内科的な病気が増える年代でもあり、その症状の一つとして紅斑が現れることもあります。
Q3: 紅斑と紫斑はどう違うのですか?
A: 紅斑は血管が拡張して赤く見えている状態なので、指などで圧迫すると赤みが消えます。一方、紫斑は皮膚の内で出血が起きている状態なので、圧迫しても色は消えません。この違いが簡単な見分け方の一つです。
Q4: 薬を飲んだら紅斑が出ました。どうすればいいですか?
A: すぐに自己判断で薬をやめず、処方した医師または薬剤師に相談してください。薬疹(やくしん)の可能性があります。原因と考えられる薬、症状が出た時期や様子を正確に伝えることが重要です。
Q5: ストレスで紅斑が出ることはありますか?
A: はい、あります。ストレスは自律神経やホルモンバランスを乱し、皮膚の免疫機能に影響を与えるため、じんましんや湿疹などを引き起こしたり、悪化させたりする原因になります。
Q6: 紅斑に効く市販薬はありますか?
A: 軽い湿疹やかぶれであれば、市販のステロイド外用薬で改善することもあります。しかし、原因がわからないまま使用すると、かえって悪化させたり、診断を遅らせたりする危険性があります。特に症状が長引く場合や、範囲が広い場合は、まず皮膚科を受診することをおすすめします。
Q7: 膠原病が原因の紅斑は治らないのでしょうか?
A: 膠原病は、現在の医学では完治が難しい病気ですが、治療によって症状をコントロールし、健康な人とほとんど変わらない生活を送ることは十分に可能です。紅斑も、適切な治療で改善させることができます。病気と上手に付き合っていくという視点が大切です。
Q8: 食事で気をつけることはありますか?
A: 特定の食物アレルギーが原因でない限り、これを食べれば治る、あるいはこれを食べてはいけない、というものはありません。しかし、皮膚の健康を保つためには、ビタミンやミネラルをバランス良く摂ることが基本です。香辛料やアルコールなど、体を温め血行を良くするものは、一時的に赤みやかゆみを増すことがあるので、症状が強いときは控えめにすると良いでしょう。
Q9: 顔の赤みがずっと消えません。これも紅斑ですか?
A: 顔の赤みが続く場合、酒さ(しゅさ)や、膠原病の一つである全身性エリテマトーデスの蝶形紅斑(ちょうけいこうはん)などの可能性があります。単なる肌荒れと自己判断せず、一度皮膚科専門医に相談することをお勧めします。
Q10: 治療にはどのくらいの費用がかかりますか?
A: 費用は、原因疾患や治療内容、保険適用の範囲によって大きく異なります。一般的な皮膚科の診察と処方であれば、数千円程度の場合が多いですが、詳しい検査(血液検査や皮膚生検)や、高価な薬剤が必要な場合は、それ以上の費用がかかることもあります。詳しくは医療機関の窓口でご確認ください。
Q11: なかなか治らない紅斑。どんな病気の可能性がありますか?
A: 紅斑が長引く場合、背景に膠原病(全身性エリテマトーデスなど)や、まれに内臓の病気が隠れていることがあります。また、乾癬(かんせん)などの慢性的な皮膚の病気の可能性も考えられます。自己判断はせず、必ず皮膚科を受診して原因を調べてもらいましょう。
Q12: ステロイドの塗り薬の副作用が心配です。
A: ステロイドの塗り薬は、医師の指示通りに適切な強さのものを適切な期間使えば、非常に効果的で安全性の高い薬です。副作用として皮膚が薄くなったり、赤くなったりすることがありますが、これらは長期間、不適切に使用した場合に起こることがほとんどです。自己判断で中止したり、だらだらと使い続けたりせず、必ず医師の指示に従ってください。
Q13: 紅斑があるとき、お化粧はしてもいいですか?
A: 症状が強いときは、お化粧を控えて肌を休ませるのが理想です。どうしても必要な場合は、刺激の少ない敏感肌用の製品を選び、厚塗りは避けましょう。クレンジングの際は、ゴシゴシこすらず、優しく洗い流すことを心がけてください。可能であれば、石鹸で落とせるタイプのメイクを選ぶと肌への負担が少なくなります。
Q14: 紫外線対策で気をつけることは何ですか?
A: 紫外線は紅斑を悪化させることがあるため、一年を通して対策が必要です。日焼け止めは、刺激の少ない「紫外線吸収剤フリー」や「ノンケミカル」と表示されたものを選ぶのがおすすめです。また、日傘や帽子、長袖の衣類なども活用し、物理的に紫外線を避ける工夫も大切です。
Q15: 紅斑の改善のために、特に摂ったほうが良い栄養素はありますか?
A: 皮膚の健康を保つためには、バランスの良い食事が基本ですが、特に意識したいのは、炎症を抑える働きが期待されるオメガ3系脂肪酸(青魚、アマニ油など)や、皮膚のバリア機能を助けるビタミン類(緑黄色野菜、果物など)、腸内環境を整える発酵食品や食物繊維です。これらを日々の食事にバランスよく取り入れてみましょう。
Q16: すねに痛いしこりのような紅斑ができました。
A: すね(下腿)に痛みを伴うしこりのような紅斑ができる場合、「結節性紅斑」の可能性があります。これは脂肪織の炎症で、感染症や薬剤、全身性の病気など、さまざまな原因で起こります。まずは皮膚科を受診し、原因を調べてもらうことが重要です。
Q17: 紅斑は肝臓が悪いサインだと聞きましたが、本当ですか?
A: 肝機能が低下すると、皮膚にかゆみが出たり、血管が拡張して「くも状血管腫」という特徴的な赤い斑点が出たりすることがあります。しかし、すべての紅斑が肝臓と関係があるわけではありません。もし健康診断で肝機能の異常を指摘されているなど、心配な点があれば、内科やかかりつけ医にも相談してみましょう。
Q18: 子どもの頃にリンゴ病にかかりましたが、大人になってまた紅斑が出ました。再発ですか?
A: 伝染性紅斑(リンゴ病)は、一度かかると免疫ができるため、通常は再発しません。大人になって現れた紅斑は、別の原因によるものである可能性が高いです。例えば、大人の伝染性紅斑は関節痛を伴うことが多かったり、他のウイルス感染や薬疹、膠原病など、さまざまな原因が考えられますので、皮膚科で相談してください。
Q19: 紅斑があるとき、お風呂で気をつけることはありますか?
A: 熱いお湯は血行を促進し、かゆみや赤みを増してしまうことがあります。お風呂はぬるめのお湯にし、長湯は避けましょう。体を洗うときは、ナイロンタオルなどでゴシゴシこすらず、柔らかい綿のタオルや手のひらで優しく洗うようにしてください。入浴後は、すぐに保湿剤を塗って乾燥を防ぐことが大切です。
Q20: 運動をすると紅斑がひどくなります。運動はしないほうがいいですか?
A: 運動によって体温が上がると、血管が拡張して一時的に赤みやかゆみが強くなることがあります。しかし、適度な運動はストレス解消や免疫力の維持に繋がるため、一概にやめる必要はありません。汗をかいたらすぐにシャワーを浴びるか、濡れたタオルで優しく拭き取る、通気性の良い衣類を選ぶなどの工夫をしてみましょう。症状がひどい場合は、運動の強度や種類について医師に相談してみてください。
まとめ

大切なポイント
- 気になる肌の赤み「紅斑」は、体からの大切なサインです。
- 50代・60代では、肌の曲がり角だけでなく、全身の健康状態が反映されることもあります。
- 信頼できる医師と共に原因を探り、適切な治療とセルフケアを行うことが解決への近道です。
- 日常生活の小さな工夫を重ねることが、健やかで穏やかな毎日につながります。
私たちの心と体は、本当に正直です。忙しい毎日の中で、つい自分のことは後回しにしてしまいがちですが、ふと鏡に映った肌の赤みは、「少し立ち止まって、自分自身を大切にしてね」という、体からの優しいメッセージなのかもしれません。一人で悩みを抱え込まず、専門家の知恵を借りてみましょう。
健康に関するご相談は最寄りのかかりつけ医へ
この記事の健康情報は一般的な内容です。ご自身の症状や体調について心配なことがある場合は、必ずかかりつけ医にご相談ください。
適切な診断・治療には専門医による個別の判断が不可欠です。自己判断せず、まずは信頼できる医師にお話しすることをおすすめします。
監修者プロフィール:菊池 大和さん

きくち総合診療クリニック(神奈川県綾瀬市)院長。医療法人ONE理事長。日本慢性期医療協会総合診療認定医。日本医師会認定健康スポーツ医。認知症サポート医。身体障害者福祉法指定医(呼吸器)。「病気を診て、人を診て、一人でも多くの命をやさしく包み込む医療を提供する」を理念に診療にあたる。著書に『「総合診療かかりつけ医」が患者を救う』(2021年)、『「総合診療かかりつけ医」がこれからの日本の医療に必要だと私は考えます。』(2024年)