多形滲出性紅斑とは?症状・原因・治療法・よくある質問【医師監修】
多形滲出性紅斑とは?症状・原因・治療法・よくある質問【医師監修】
公開日:2025年09月29日
この記事3行まとめ
✓多形滲出性紅斑は、的のような赤い発疹が特徴の皮膚の病気です。
✓原因はウイルス感染や薬剤が多く、50代からは再発にも注意が必要です。
✓適切な治療で改善します。気になる症状があれば早めに皮膚科を受診しましょう。
多形滲出性紅斑とは?

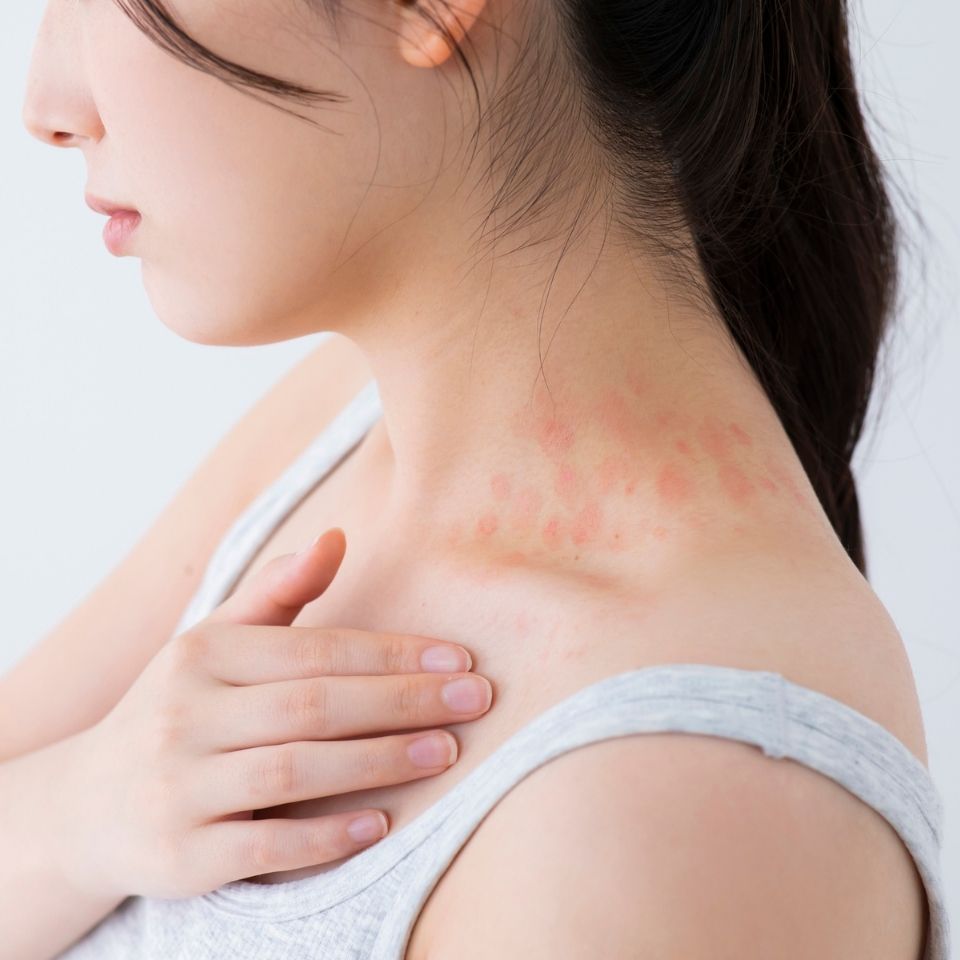
「多形滲出性紅斑(たけいしんしゅつせいこうはん)」という少し難しい名前の病気、耳にしたことはありますか?これは、ある日突然、皮膚に赤い発疹が現れる病気です。特に、弓矢の的(まと)や、目の虹彩(こうさい)のように見える、輪っかが重なったような特徴的な見た目の発疹(紅斑)ができることで知られています。
多くは手のひらや足の裏、腕やひじ、膝などに左右対称に現れます。かゆみを伴うこともあれば、全くかゆくないことも。ほとんどの場合は皮膚の症状だけで済む「軽症型」ですが、まれに熱が出たり、口の中や目の粘膜がただれたりする「重症型」に移行することもあります。
50代、60代の私たち世代は、若い頃に比べて体の抵抗力が変化したり、さまざまな薬を服用する機会が増えたりすることから、この病気と無関係ではありません。正しい知識を持つことが、ご自身の体を守る第一歩になります。
よく見られる身体的症状
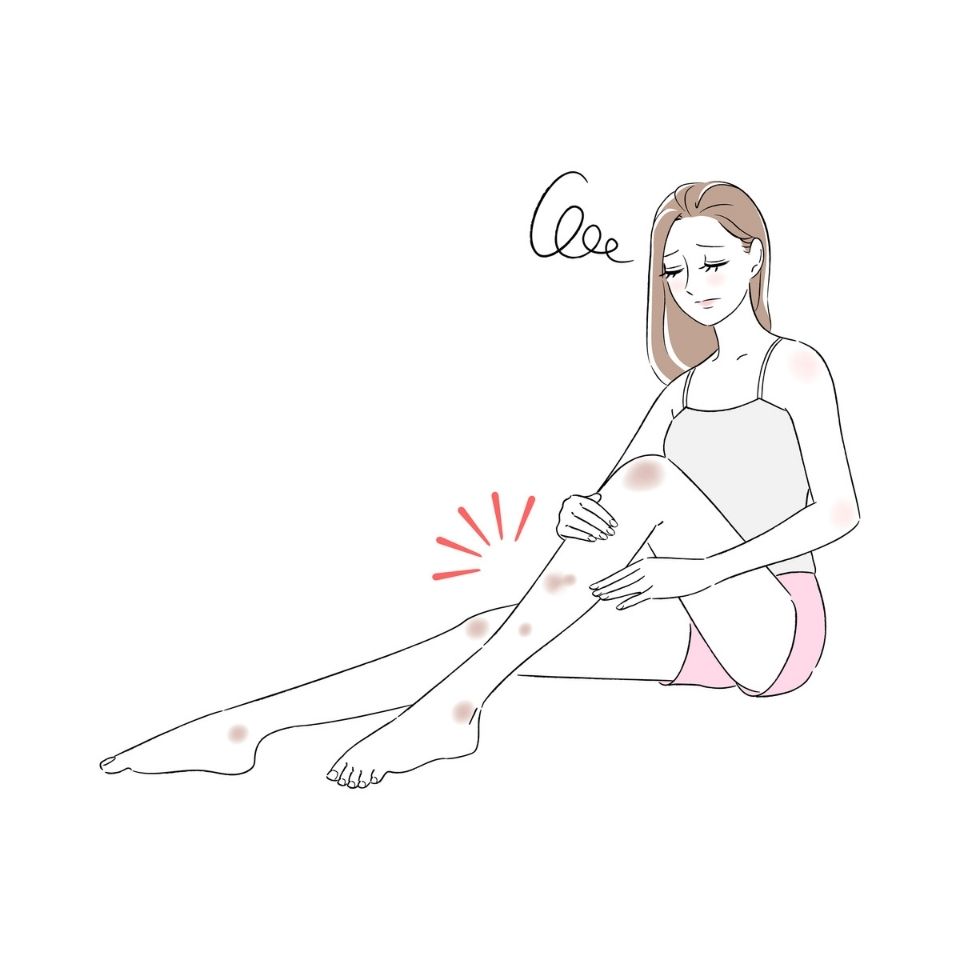
多形滲出性紅斑の最も代表的な症状は、なんといっても「ターゲット状(的状)皮疹」と呼ばれる赤い発疹です。
- 大きさ・形:直径1~2cmほどの円形で、中心部が少し暗い赤色やくぼみがあり、その周りを少し盛り上がった赤い輪が縁取る、同心円状の見た目をしています。
- 場所:主に手のひら、足の裏、腕の外側(伸側)、脚などに現れやすいです。左右対称に出ることが多いのも特徴です。
- 感覚:軽いかゆみや、少しヒリヒリとした灼熱感を伴うことがあります。
- その他:時には水ぶくれ(水疱)を伴うこともあります。
これらの症状は、通常1~2週間で自然に消えていくことが多いですが、原因によっては繰り返すこともあります。
心理的な変化
突然、体に発疹ができると、誰でも驚き、不安になるものです。「何か悪い病気なのでは?」「このまま治らなかったらどうしよう」といった心配が頭をよぎるかもしれません。特に、顔や手など人目につきやすい場所にできると、外出するのが億劫になったり、人と会うのが少し憂鬱になったりすることもあるでしょう。
また、かゆみが伴う場合は、夜眠れなくなったり、日中の活動に集中できなくなったりと、生活の質(QOL)にも影響を及ぼします。こうしたストレスが、さらに症状を悪化させる一因になることも。一人で抱え込まず、まずは専門医に相談することが大切です。
厚生労働省の患者調査などでは、多形滲出性紅斑単独での大規模な統計は多くありません。しかし、関連する重症型である「スティーブンス・ジョンソン症候群」のデータを見ると、発症年齢は全年齢にわたりますが、比較的高齢者にも見られることがわかっています。
原因としては、単純ヘルペスウイルス感染症が関与することが多いと報告されており、これはどの年代でも起こりうるものです。50代以降は、免疫力の変化や他の持病、服用薬の増加など、若い頃とは異なるリスク要因も考えられるため、注意が必要です。
多形滲出性紅斑の原因とメカニズム

主な原因
多形滲出性紅斑のはっきりとした原因は、何らかの「引き金」に対する体の過剰なアレルギー反応や免疫反応だと考えられています。
1. 感染症
最も多い原因とされているのが、ウイルスや細菌への感染です。
- 単純ヘルペスウイルス:口唇ヘルペスや性器ヘルペスの原因となるウイルスです。症状が出る1~2週間前に、これらの症状があった場合に疑われます。再発を繰り返す多形滲出性紅斑の多くは、このウイルスが関与していると言われています。
- マイコプラズマ:肺炎などを引き起こす微生物です。特に若い人に多い原因とされています。
- その他:溶連菌などの細菌感染が引き金になることもあります。
2. 薬剤
特定の薬剤に対するアレルギー反応(薬疹)として発症することもあります。
- 原因となりうる薬剤:抗生物質、解熱消炎鎮痛薬、抗けいれん薬など、様々な薬が原因となる可能性があります。
- 発症時期:薬を飲み始めてから数日から2週間程度で症状が出ることが多いです。
3. その他
上記以外にも、悪性腫瘍や膠原病などの病気が背景に隠れていたり、食べ物が原因となったりすることもありますが、非常にまれです。また、何も思い当たる原因がない「特発性」の場合も少なくありません。
発症メカニズム
何らかの引き金(ウイルス、薬剤など)が体の中に入ると、私たちの体を守る「免疫システム」がこれを異物と認識して攻撃を始めます。この免疫反応が、何らかの理由で過剰になってしまい、自分の体の正常な皮膚細胞まで攻撃してしまうことで、炎症や発疹といった症状が引き起こされると考えられています。
特に、ターゲット状皮疹は、免疫細胞が皮膚の血管周囲に集まり、炎症を起こした結果として現れる特徴的なサインなのです。
リスク要因
以下のような方は、多形滲出性紅斑を発症しやすい、あるいは再発しやすい可能性があります。
- 単純ヘルペスウイルスに感染したことがある方
- 特定の薬剤にアレルギーがある方
- 免疫力が低下している、または疲れがたまっている方
- 過去に多形滲出性紅斑になったことがある方
これらのリスク要因を知っておくことが、ご自身の体調管理や予防につながります。
診断方法と受診について

次に、受診する場合の流れについて説明します。
いつ受診すべきか
以下のような症状が見られる場合は、早めに医療機関を受診しましょう。
- 特徴的な「的のような」発疹が複数個できたとき
- 発疹が手のひらや足の裏だけでなく、全身に広がり始めたとき
- 発熱や体のだるさなど、全身の症状を伴うとき
- 口の中、唇、目、陰部などの粘膜に、ただれ(びらん)や水ぶくれができたとき
特に、粘膜の症状や高熱を伴う場合は、重症型の可能性があり、すぐに入院治療が必要になることもあります。迷わず皮膚科専門医のいる医療機関を受診してください。
診断の流れ
多くの場合、特徴的な皮疹の見た目から診断がつきますが、必要に応じて以下の検査が行われます。
1. 問診で確認すること
医師は、診断の手がかりを得るために、以下のような質問をします。
- いつから症状が出ましたか?
- 発疹が出る前に、熱や口唇ヘルペスなどの症状はありませんでしたか?
- 最近、新しく飲み始めた薬はありますか?
- 過去に同じような症状を繰り返したことはありますか?
- アレルギーの経験はありますか?
これらの質問に正確に答えられるよう、事前に情報を整理しておくとスムーズです。次に、医師は発疹の状態を詳しく診察します。
2. 身体検査
医師は、発疹の形、色、分布、大きさなどを詳しく観察します。また、皮膚だけでなく、口の中や目の結膜、陰部など、粘膜に異常がないかもしっかりと確認します。プライバシーには十分に配慮して診察が行われますので、ご安心ください。この視診で、ほとんどの場合、多形滲出性紅斑かどうかの見当がつきます。
3. 代表的な検査例
診断を確定するためや、他の病気との区別、原因を探るために、以下のような検査を行うことがあります。(医師により必ず実施するわけではありません)
- 血液検査:体内の炎症の程度を調べたり、マイコプラズマなどの感染症の有無を確認したりします。
- 皮膚生検:局所麻酔をして、皮膚の一部を小さく切り取り、顕微鏡で詳しく調べる検査です。これにより、他の似たような皮膚の病気(例えば、じんましんや膠原病など)と正確に区別することができます。
- ウイルス・細菌検査:ヘルペスウイルスやマイコプラズマが疑われる場合に、抗体を測定する血液検査や、患部をこすって検体を採取する検査を行うことがあります。
受診時の準備
- お薬手帳:現在服用中の薬、サプリメントなどがすべてわかるものを持参しましょう。
- 症状のメモ:いつから、どこに、どんな症状が出たか、時系列でメモしておくと役立ちます。スマートフォンのカメラで発疹の写真を撮っておくのも良いでしょう。
- 質問リスト:聞きたいことを事前にリストアップしておくと、聞き忘れを防げます。
受診すべき診療科
多形滲出性紅斑が疑われる場合は、皮膚科を受診してください。近所にかかりつけの皮膚科がない場合は、自治体の保健所や医療情報提供サービスなどで、専門医のいる医療機関を探すことができます。
多形滲出性紅斑の治療法

治療方針の決定
治療は、症状の重さ(軽症型か重症型か)や、原因によって異なります。医師は、診察と検査の結果をもとに、患者さん一人一人の状態に合わせた治療方針を提案します。ご自身の希望や不安な点があれば、遠慮なく医師に伝え、よく相談して治療法を決定していくことが大切です。
薬物療法
軽症か重症かで、使われる薬が大きく異なります。 ご自身の判断で薬を使用したり中断したりせず、必ず医師の指示に従ってください。
軽症型の場合:
- ステロイド外用薬(塗り薬):炎症を抑えるために、発疹が出ている部分に塗ります。
- 抗ヒスタミン薬・抗アレルギー薬(飲み薬):かゆみが強い場合に処方されます。
重症型の場合:
- ステロイド内服薬(飲み薬)または点滴:全身の強い炎症を抑えるために、入院した上で使用されることが基本です。症状が改善するにつれて、徐々に量を減らしていきます。
- その他:原因が単純ヘルペスウイルスと特定された場合は、抗ウイルス薬が併用されることもあります。
非薬物療法
薬物療法と並行して、原因に対するアプローチも重要です。 こちらも、自己判断で行わず、必ず医師の診断のもとで行うようにしてください。
- 原因の除去:薬剤が原因の場合は、原因と疑われる薬の使用を中止します。また、単純ヘルペスが原因で再発を繰り返す場合は、ウイルスの活動を抑える治療を予防的に行うこともあります。
生活習慣による管理
症状の悪化を防ぎ、回復を早めるためには、日々の生活習慣も大切です。
- 十分な休養と栄養:体の免疫力を正常に保つため、無理をせず、ゆっくりと休みましょう。バランスの取れた食事を心がけることも重要です。
- 皮膚への刺激を避ける:衣類は、肌触りの良い綿素材などを選び、締め付けの少ないゆったりとしたものを着用しましょう。また、発疹をかきむしらないように注意が必要です。
治療期間と予後
- 軽症型:多くの場合、適切な治療を行えば1~2週間で発疹はきれいに治ります。ただし、原因によっては再発することがあります。
- 重症型:入院治療が必要となり、回復には数週間から1か月以上かかることもあります。目の後遺症などが残る可能性もゼロではないため、早期の専門的な治療が非常に重要です。
予防法と日常生活での注意点

一次予防(発症予防)
完全に発症を防ぐことは難しいですが、引き金となる要因を避けることが予防につながります。
- 体調管理:過労やストレス、睡眠不足は免疫力を低下させ、ヘルペスウイルスの再活性化などを招きやすくなります。日頃から規則正しい生活を心がけ、心身の健康を保つことが大切です。
- 原因薬剤の把握:もし薬剤アレルギーで発症した経験がある場合は、その薬剤名を正確に記憶し、お薬手帳に記載しておきましょう。医療機関を受診する際には、必ずその情報を医師や薬剤師に伝えることが重要です。
二次予防(早期発見・早期治療)
再発を繰り返すことがある病気だからこそ、早期発見が大切です。
- 症状の記録:一度発症したことがある方は、どのような状況で症状が出たか(季節、体調、服用した薬など)を記録しておくと、再発時の早期対応に役立ちます。
- 初期症状を見逃さない:「またあの発疹かな?」と感じたら、早めに皮膚科を受診しましょう。早期に治療を開始することで、症状の悪化を防ぎ、回復を早めることができます。
日常生活の工夫
発疹が出ている間も、できるだけ快適に過ごすための工夫です。
- 入浴:熱いお湯はかゆみを増すことがあるため、ぬるめのシャワーで優しく洗い流す程度にしましょう。石鹸は低刺激性のものを選び、ゴシゴシこすらないように注意してください。
- 食事:口の中に症状が出ている場合は、熱いもの、からいもの、酸っぱいものなど、刺激の強い食事は避けた方が良いでしょう。のどごしの良い、栄養のあるものを選んでください。また、皮膚や粘膜の健康を保つためには、日頃から免疫力をサポートする食事を意識することも大切です。特に、ビタミンA(緑黄色野菜)、ビタミンC(果物、野菜)、ビタミンE(ナッツ類)、そして良質なたんぱく質(肉、魚、大豆製品)などをバランス良く摂ることを心がけましょう。
- 紫外線対策:日光によって症状が悪化することもあるため、発疹が出ている間は、直射日光を避ける工夫をしましょう。
家族・周囲のサポート
ご家族や周りの方は、本人が安心して治療に専念できる環境を整えてあげることが何よりのサポートになります。この病気は他人にうつるものではないことを正しく理解し、見た目の変化に対して過度に心配したりせず、普段通りに接してあげてください。家事の分担や、病院への付き添いなど、具体的な手助けを申し出ることも、本人の心身の負担を軽くするでしょう。
よくある質問(FAQ)

Q1: 多形滲出性紅斑はうつりますか?
A: いいえ、うつりません。多形滲出性紅斑は、感染症が引き金になることはありますが、発疹そのものが他人へ感染することはありません。ご家族や周りの方と、タオルを共有したり、一緒にお風呂に入ったりしても問題ありませんので、ご安心ください。
Q2: 原因は必ず特定できるのでしょうか?
A: いいえ、必ずしも特定できるわけではありません。単純ヘルペスウイルスや特定の薬剤など、原因がはっきりわかることもありますが、検査をしても原因が特定できない「特発性」と呼ばれるケースも少なくありません。原因がわからなくても、症状に応じた治療は可能ですので、心配しすぎずに医師に相談しましょう。
Q3: 跡は残りますか?
A: 軽症型の場合、通常は炎症が治まるとともに発疹はきれいに消え、跡を残すことはほとんどありません。ただし、一時的に色素沈着(茶色っぽいシミ)が残ることがありますが、これも時間の経過とともに薄くなっていきます。重症型の場合は、症状の程度によって跡が残る可能性もあります。
Q4: 再発を防ぐ方法はありますか?
A: 再発を完全に防ぐのは難しいですが、リスクを減らすことは可能です。最も多い原因である単純ヘルペスの再活性化を防ぐため、日頃から十分な休息をとり、ストレスをためない生活を心がけることが大切です。もし、年に何度も再発を繰り返すような場合は、抗ウイルス薬を予防的に内服する治療法もありますので、医師に相談してみてください。
Q5: 子供や若い人でもなりますか?
A: はい、どの年代でも発症する可能性があります。特に若い方では、マイコプラズマ感染症が引き金になることが多いと言われています。お子さんに的のような発疹が見られた場合も、小児科または皮膚科を受診してください。
Q6: 食事で気を付けることはありますか?
A: 特定の食べ物が直接の原因となることは非常にまれです。基本的にはバランスの良い食事を心がけることが大切です。ただし、口の中に症状が出ている場合は、香辛料の多いもの、熱すぎるもの、酸味の強い柑橘類などは、しみたり痛みを悪化させたりすることがあるため、症状が落ち着くまでは避けた方が良いでしょう。
Q7: ステロイドの副作用が心配です。
A: 医師の指導のもと、適切な期間・量を使用する限り、過度に心配する必要はありません。塗り薬の場合、全身への影響はほとんどありません。飲み薬や点滴の場合も、入院管理のもとで副作用をチェックしながら慎重に投与されます。不安な点があれば、どのような副作用の可能性があるのか、なぜこの治療が必要なのかを、納得できるまで医師に確認することが大切です。
Q8: 似たような症状の病気はありますか?
A: はい、いくつかあります。例えば、じんましん、薬疹、膠原病に伴う皮膚症状、ウイルス性発疹症などです。特に、的のような見た目は多形滲出性紅斑に特徴的ですが、自己判断は禁物です。正確な診断のために、必ず皮膚科専門医の診察を受けてください。
Q9: 治療費はどのくらいかかりますか?
A: 軽症型で外来通院の場合、保険診療の範囲内ですので、数千円程度で済むことがほとんどです。一方、重症型で入院が必要になった場合は、入院期間や治療内容によって費用は大きく変わります。高額療養費制度など、医療費の負担を軽減する公的な制度もありますので、入院が必要になった際は、病院の相談窓口(ソーシャルワーカーなど)に相談してみましょう。
Q10: 早く治すために自分でできることはありますか?
A: まずは、医師から処方された薬を指示通りに使うことが一番です。その上で、十分な睡眠と休息をとり、体を休ませてあげましょう。発疹をかきむしると、そこから細菌が入って症状が悪化したり、跡が残りやすくなったりします。かゆくてもかかないように、冷たいタオルで短時間冷やすなどの工夫も有効です。何よりも、焦らず、ゆったりとした気持ちで治療に専念することが、回復への近道です。
Q11: ストレスは関係ありますか?
A: ストレスが多形滲出性紅斑の直接的な原因になるという医学的な証明はまだありません。しかし、過度なストレスは体の免疫力を低下させることが知られています。この病気の引き金として最も多い単純ヘルペスウイルスは、体の抵抗力が落ちたときに再活性化しやすいため、ストレスが間接的に発症や再発のきっかけになる可能性は十分に考えられます。日頃からリラックスできる時間を作り、心身のバランスを整えることが大切です。
Q12: 蕁麻疹(じんましん)との違いは何ですか?
A: どちらも赤い発疹ですが、大きな違いは「発疹の見た目」と「持続時間」です。蕁麻疹は蚊に刺されたように盛り上がった発疹(膨疹)で、数時間、長くても24時間以内に跡形もなく消えるのが特徴です。一方、多形滲出性紅斑は的のような特徴的な見た目で、一度できると数日から1週間以上同じ場所に症状が続きます。かゆみの強さも、一般的に蕁麻疹の方が強い傾向にあります。
Q13: ワクチン接種後に発症することはありますか?
A: はい、インフルエンザワクチンや新型コロナウイルスワクチンなど、様々なワクチンを接種した後に、副反応の一つとして多形滲出性紅斑が発症したという報告が少数ながらあります。ただし、頻度としては非常にまれです。ワクチン接種後に原因不明の発疹が出た場合は、自己判断せずに接種した医療機関や皮膚科に相談してください。
Q14: 治るまでどのくらいの期間がかかりますか?
A: 症状の重さによります。皮膚症状のみの軽症型であれば、通常1~2週間で自然に、またはステロイドの塗り薬などで快方に向かいます。一方、発熱や粘膜症状を伴う重症型の場合は、入院してステロイドの点滴治療などが必要となり、回復までに数週間から1か月以上かかることもあります。
Q15: 妊娠中に発症したら、お腹の赤ちゃんへの影響はありますか?
A: 多形滲出性紅斑そのものが、お腹の赤ちゃんに直接影響を与えることはありません。しかし、治療に使う薬については、妊娠の週数などを考慮して慎重に選ぶ必要があります。妊娠中やその可能性がある方で症状が出た場合は、必ず診察時にその旨を医師に伝えてください。安全性を考慮した上で、適切な治療法を提案してもらえます。
まとめ

大切なポイント
- 多形滲出性紅斑は、的のような発疹が特徴ですが、多くは軽症で治ります。
- 原因はウイルスや薬剤が多く、体調管理が予防の第一歩です。
- 粘膜症状や高熱を伴う場合は重症のサイン。すぐに皮膚科を受診しましょう。
- 治療の基本はステロイド薬。医師の指示通りに使うことが大切です。
なんだか最近、疲れやすいなと感じていたり、季節の変わり目で体調が揺らいだり。そんな時に、ふと体に現れるサイン。今回の「多形滲出性紅斑」も、もしかしたら「少し休みましょう」という、ご自身の体からの大切なメッセージなのかもしれません。
不安な気持ちは一人で抱え込まず、信頼できる医師に相談することから始めてみてください。そして、この記事でお伝えした知識が、あなたの不安を少しでも和らげ、ご自身の体と上手に向き合いながら、健やかで心穏やかな毎日を取り戻すための一助となれば、私たちも心からうれしく思います。
健康に関するご相談は最寄りのかかりつけ医へ
この記事の健康情報は一般的な内容です。ご自身の症状や体調について心配なことがある場合は、必ずかかりつけ医にご相談ください。
適切な診断・治療には専門医による個別の判断が不可欠です。自己判断せず、まずは信頼できる医師にお話しすることをおすすめします。
監修者プロフィール:菊池 大和さん

きくち総合診療クリニック(神奈川県綾瀬市)院長。医療法人ONE理事長。日本慢性期医療協会総合診療認定医。日本医師会認定健康スポーツ医。認知症サポート医。身体障害者福祉法指定医(呼吸器)。「病気を診て、人を診て、一人でも多くの命をやさしく包み込む医療を提供する」を理念に診療にあたる。著書に『「総合診療かかりつけ医」が患者を救う』(2021年)、『「総合診療かかりつけ医」がこれからの日本の医療に必要だと私は考えます。』(2024年)。